Besser schlafen, weniger Stress: Hilfe für Angehörige in der Demenzpflege
Schlafstörungen bei Demenzkranken und pflegenden Angehörigen
Wenn du demenzkranke Angehörige pflegst, sind Schlafstörungen oft eines der ersten Stresssymptome. Schlechter Schlaf verstärkt Stress, schwächt deine Belastbarkeit und verschärft Konflikte mit den Demenzkranken. Gezielte Schlafoptimierung ist deshalb eine zentrale Strategie für nachhaltige Stressbewältigung.
In den vorherigen Beiträgen dieser Reihe ging es um die Stressreduktion durch Tagesstruktur, Kalender und Checklisten bei leichter Demenz. Jetzt schauen wir auf einen Kernfaktor, der alles beeinflusst: die Schlafoptimierung in der häuslichen Pflege.
Inhaltsverzeichnis
Warum Schlaf bei Demenz zum Stressverstärker wird
Ursachen von Schlafstörungen in der Demenzpflege
Wie äußert sich Stress im Schlaf?
Die Auswirkungen von Schlafstörungen auf pflegende Angehörige
Der Teufelskreis für Pflegende
Ab welchem Demenz- und Stressstadium sollte man handeln?
Strategien zur Schlafoptimierung (Schlafhygiene & aktive Methoden)
Meditation bei Stress und Schlafstörungen
FAQ – Häufige Fragen
Fazit & Ausblick
Warum Schlaf bei Demenz zum Stressverstärker wird
Schlaf ist kein Luxus, sondern das Fundament deiner Stressbewältigung. Und trotzdem ist er oft das Erste, das leidet, wenn du Angehörige pflegst.
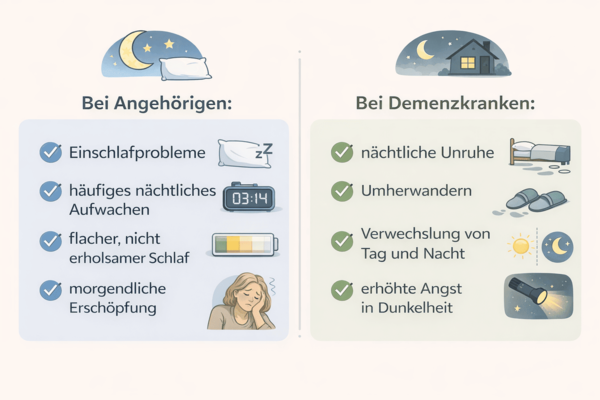
Besonders bei Demenzerkrankten verschieben sich Tag-Nacht-Rhythmen. Es kann zu nächtlicher Unruhe, wiederholten Nachfragen oder Orientierungslosigkeit kommen.
Parallel entwickeln pflegende Angehörige eigene Stresssymptome wie Grübeln, innere Anspannung, ständige Alarmbereitschaft bis hin zu chronischen Erkrankungen.
Stressbewältigung beginnt mit dem Bewusstsein und der Klarheit über dieSymptome. Welche 7 Warnsignale es für pflegende Angehörige gibt, kannst du hier nachlesen.
Ursachen von Schlafstörungen in der Demenzpflege
1. Ursachen bei pflegenden Angehörigen
Bei Menschen, die Angehörige pflegen, entstehen Schlafstörungen häufig durch:
mentale Daueranspannung verbunden mit Zukunftsängsten
Sorgen um die Sicherheit der Demenzerkrankten durch deren Orientierungslosigkeit und Unruhe
Entscheidungsdruck
unterdrückte Emotionen besonders in Konfliktsituationen des frühen und mittleren Demenzstadiums
fehlende Erholungsphasen
Der Stress aktiviert dauerhaft das Nervensystem und verursacht unterschiedlich schwere Stresssymptome. Die Ausschüttung des Stresshormons Cortisol im Körper bleibt ständig erhöht, was das Ein- und Durchschlafen erschwert.
2. Ursachen bei Demenzkranken
Bei Demenzerkrankten entstehen Schlafprobleme oft durch:
gestörten Tag-Nacht-Rhythmus und erhöhtes Schlafbedürfnis am Tag
neuronale Veränderungen im Gehirn
reduzierte Produktion von Melatonin (= Hormon, das den Tag-Nacht-Rhythmus des Körpers reguliert)
Desorientierung
Angstzustände
Hier sind die Ursachen nicht nur psychologisch, sondern neurobiologisch bedingt.
Wie äußert sich Stress im Schlaf?
Schlafprobleme von Pflegenden und Demenzkranken
👉 Stress und Schlafstörungen verstärken sich gegenseitig.
Auswirkungen von Schlafstörungen auf pflegende Angehörige
1. Körperlich
Anhaltende Schlafstörungen belasten den Körper spürbar. Ein geschwächtes Immunsystem und eine erhöhte Infektanfälligkeit sind häufige Folgen. Auch Bluthochdruck kann durch dauerhaften Schlafmangel begünstigt werden. Viele pflegende Angehörige berichten zudem von chronischer Erschöpfung, die selbst durch kurze Ruhephasen kaum ausgeglichen werden kann.
2. Psychisch
Zu wenig erholsamer Schlaf wirkt sich auch auf die seelische Stabilität aus. Depressive Verstimmungen und verstärkte Ängste treten häufiger auf. Gleichzeitig sinkt die Frustrationstoleranz. Kleine Belastungen können schneller überwältigend wirken. Konzentrationsstörungen erschweren zusätzlich den Alltag und wichtige Entscheidungen.
3. Auf Pflege & Beziehung
Schlafmangel bleibt nicht ohne Folgen für die Pflege und das Miteinander. Die Wahrscheinlichkeit für Konflikte steigt, Geduld und Einfühlungsvermögen nehmen ab. Auch die Fehlerquote im Pflegealltag kann sich erhöhen. Mit der Zeit entsteht mitunter emotionale Distanz. Schlafmangel beeinflusst somit nicht nur dich, sondern auch die Qualität der Beziehung zu demenzkranken Menschen.
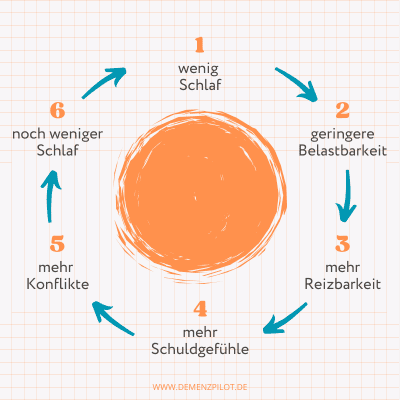
Der Teufelskreis für Pflegende
Kreislauf des Schlafmangels bei pflegenden Angehörigen
👉 Dieser ständige Kreislauf ist einer der häufigsten Gründe, warum Stresssymptome in der häuslichen Pflege oft chronisch werden.
Ab welchem Stadium sollte man handeln?
Demenzstadium:
Eine Schlafoptimierung der Betroffenen ist in allen Stadien sinnvoll. Besonders effektiv ist sie jedoch bei beginnender und mittlerer Demenz, wenn Routinen noch etabliert werden können.
Stressstadium:
Bereits bei leichten Stresssymptomen empfiehlt es sich, auf die eigene Schlafhygiene zu achten und aktiv dem Stress entgegenzuwirken und das nicht erst bei einer Erschöpfungsdepression oder chronischer Überforderung. Ein früher Stressabbau vermindert spätere Eskalationen.
Strategien zur Schlafoptimierung
1. Schlafhygiene durch Veränderungen in der Schlafumgebung
Das Ziel dieser Anpassungen ist die Einstellung des Körpers auf die kommende Nachtruhe und die Regulierung des Nervensystems.
Dazu gehören:
feste Schlafzeiten, die auch am Wochenende eingehalten werden
Kühle Raumtemperatur (ca. 16–18 °C), dunkler Raum oder mittels Schlafmaske, wenig Lärm: das signalisiert dem Körper „Nacht“
ohne schlechtes Gewissen über getrennte Schlafräume nachdenken:
Du kannst eine nachtaktive demenzkranke Person auch über ein klassisches Babyphon und/oder einen Bewegungsmelder* im Blick behalten. So schreckst du nicht bei jedem Umdrehen hoch, kannst besser schlafen und kannst dich trotzdem kümmern, wenn der/die Demenzbetroffene aufsteht.
Größerer zeitlicher Abstand zwischen der letzten Mahlzeit am Abend und dem Schlaf
Schlafzimmer = bildschirmfreie Zone
bei nächtlicher Unruhe: Morgens helles Tageslicht und nachmittags/abends gedimmtes wärmeres Licht nutzen. Das unterstützt die natürliche Melatonin-Produktion. Für die dunklere Jahreszeit eignet sich auch unbedingt eine Tageslichtlampe*.
klare abendliche Entspannungsroutine etablieren: warmes koffeinfreies Getränk, warme Dusche, Entspannungsmusik
späte Konfliktgespräche, Nachrichtenkonsum oder intensive Pflegeplanung möglichst vorziehen, nicht direkt vor dem Schlaf.
👉 Diese Maßnahmen reduzieren eine Reizüberflutung.
2. Aktive Methoden
Mit aktiven Methoden kannst du versuchen, die Stressreaktionen des Körpers zu regulieren.
Gedanken-Notiztechnik („Gedanken-Parkplatz“)
Belastende Gedanken vor dem Schlafengehen aufschreiben. Das entlastet dein Arbeitsgedächtnis.Atemübungen
Nächtliche Routinen strukturieren
Wenn die pflegebedürftige Person nachts häufiger aufwacht, helfen feste, ruhige Abläufe mit wenig Licht und leiser Stimme. Das reduziert bei beiden die erneute übermäßige Aktivierung.Körperliche Spannungsregulation: 5 Minuten progressive Muskelentspannung im Bett helfen, nach Unterbrechungen wieder einzuschlafen
Gedankliches Abschalten trainieren
To-do-Listen für den nächsten Tag schriftlich festhalten. So muss das Gehirn nachts nicht weiter organisieren, sondern kann die Gedanken bewusst an die Liste abgeben.körperliche Aktivität am Tag, nicht abends
Das Bett nur zum Schlafen nutzen. Wenn du länger als ca. 20 Minuten wach liegst: aufstehen, ruhige Tätigkeit und erst bei Müdigkeit zurück ins Bett gehen.
feste Übergangsrituale zwischen Pflegetätigkeit und eigener Nachtruhe, z.B. Tee, Buch, leise Musik
Unterstützungszeiten prüfen:
Wenn möglich, stundenweise Entlastung (z. B. durch Angehörige, Nachbarschaft, Pflegedienst) gezielt für Erholungszeiten wie Freunde treffen oder Schwimmen gehen nutzen, nicht nur für Erledigungen.Schuldgefühle aktiv hinterfragen: Eine perfekte Pflege gibt es nicht. Wer sich tagsüber realistische Maßstäbe setzt, kann nachts ruhiger schlafen.
Kurze Meditationen helfen, Grübeln zu reduzieren und die innere Aktivierung zu senken.
👉 Selbstfürsorge ist keine Vernachlässigung, sondern Voraussetzung für stabile Pflege.
Meditation bei Stress und Schlafstörungen
Meditation wirkt nachweislich auf das autonome Nervensystem. Es besteht aus dem Sympathikus und dem Parasympathikus und steuert lebenswichtige Körperfunktionen wie Herzschlag, Atmung, Verdauung und Stoffwechsel. Diese Bereiche sind nicht direkt willentlich beeinflussbar.
Vorteile:
Senkung des Cortisolspiegels (Stresshormon)
Aktivierung des Parasympathikus, der als „Ruhenerv“ für Erholung und Regeneration zuständig ist. Er senkt Herzfrequenz und Blutdruck.
Reduktion von Grübelgedanken
verbesserte Emotionsregulation
Sie ist besonders geeignet für:
Angehörige mit innerer Unruhe
Menschen mit Gedankenkreisen
pflegende Personen mit beginnenden Stresssymptomen
👉 Meditation ersetzt keine Pflegeorganisation, aber sie stärkt deine physiologische Stressregulation.
Falls du dich noch nie mit Meditation befasst hast, bekommst du die Möglichkeit, es hier* ganz einfach kostenlos auszuprobieren.
FAQ – Häufige Fragen
-
Durch Veränderungen im Gehirn, gestörte innere Uhr und reduzierte Melatoninproduktion kommt es häufig zu Tag-Nacht-Umkehr.
-
Frühzeitige Schlafhygiene, Entspannungstechniken, Meditation und Reduktion mentaler Überlastung sind zentrale Strategien der Stressbewältigung.
-
Durch gezielte Stressreduktion, klare Tagesstruktur, Unterstützungssysteme und bewusste Erholungsphasen.
-
Chronische Schlafstörungen erhöhen das Risiko für Depression, Herz-Kreislauf-Erkrankungen und Pflegeüberlastung.
Fazit
Schlaf ist die unsichtbare Säule der Stressbewältigung.
Wenn du Angehörige pflegst, ist deine Schlafoptimierung die Voraussetzung für nachhaltigen Stressabbau.
Schlafstörungen betreffen sowohl dich als auch die Demenzerkrankten. Doch während du deinen Schlaf aktiv beeinflussen kannst, brauchen Demenzkranke vor allem Struktur und Sicherheit.
Wer früh mit gezielter Schlafhygiene, aktiven Entspannungsmethoden und mentaler Entlastung beginnt, stabilisiert nicht nur seine Gesundheit, sondern auch die Beziehung.
Wenn du Schritt für Schritt mehr Klarheit und Entlastung möchtest, trag dich gern in den Newsletter ein.
⬇️
Rechtlicher Hinweis:
Dieser Artikel dient ausschließlich der allgemeinen Information zu pflanzlichen Hausmitteln im Kontext von Stressabbau und Stressbewältigung in der häuslichen Pflege. Die beschriebenen Anwendungen beruhen auf traditionellen Erfahrungswerten und Studienhinweisen. Sie stellen keine medizinische, therapeutische oder heilkundliche Empfehlung dar.
Pflanzliche Mittel können Nebenwirkungen oder Wechselwirkungen haben. Bei bestehenden Erkrankungen, Herzrasen, Schlafstörungen oder der Einnahme von Medikamenten sollte vor der Anwendung ärztlicher Rat eingeholt werden.
*Es handelt sich um einen Affiliate-Link. Wenn du darüber etwas kaufst, erhalte ich eine kleine Provision, die mir hilft, die Hosting-Kosten meines Blogs zu decken. Für dich bleibt der Preis selbstverständlich gleich. Hinweis: Einige Beitragsbilder auf dieser Website wurden mit KI erstellt und dienen nur zur Illustration.